甲狀腺亢進原因有哪些?3大徵兆、6大高風險族群要注意!
甲狀腺機能亢進有哪些症狀?會好嗎?常見如食慾增加、體重減輕、心跳過快、眼球凸出,原因可能與碘攝取過多、甲狀腺結節有關,應避免攝取過多咖啡因,並透過功能醫學調理,找出客製化改善對策,找回健康生活。
目錄
一、甲狀腺亢進是什麼?甲狀腺亢進5大高風險族群
許多民眾都聽過甲狀腺亢進,也知道這種疾病會凸眼睛和粗脖子,但其實甲狀腺出問題,影響的範圍遠遠不止這兩個地方,這邊為大家奠定基礎,說明甲狀腺平常的功能。
1. 甲狀腺在哪裡?甲狀腺亢進是什麼?
甲狀腺位於脖子的喉嚨下方,形狀像是蝴蝶一樣,包覆在氣管的兩側,甲狀腺是負責掌管新陳代謝的重要器官,它分泌的激素能影響全身上下,包含心臟、肌肉、眼睛、骨骼、皮膚、情緒,能夠增加氧氣消耗,並且刺激細胞的生長和分化。
甲狀腺機能亢進是甲狀腺生產過多甲狀腺素的一種疾病,導致身體新陳代謝異常加速,使患者出現不適症狀。
2. 甲狀腺功能又是什麼?哪些人是高風險族群?
甲狀腺功能是身體維持基本生理平衡所必需的,它影響新陳代謝、生長、發育、體溫、心臟功能以及體重。如果甲狀腺功能出現問題,將會對身體帶來多層面的影響,因此它的正常運作至關重要。
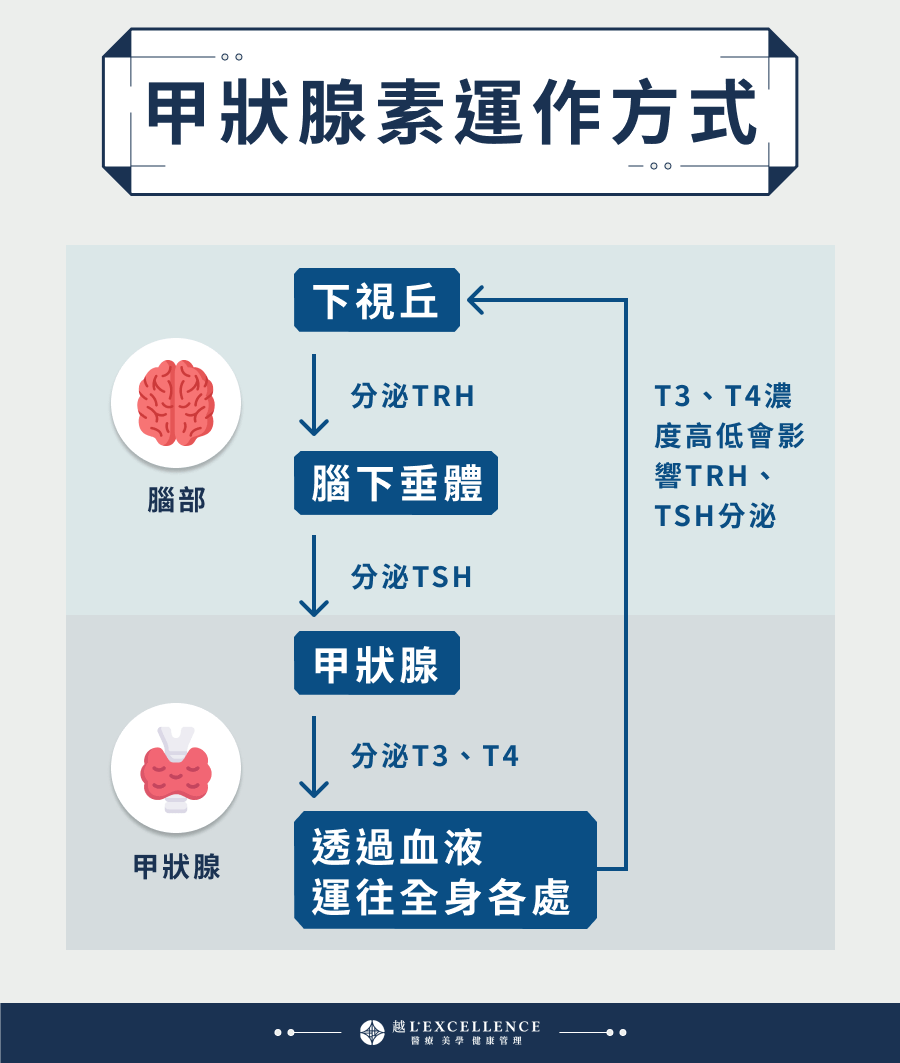
◆ 甲狀腺激素的運作方式
那麼甲狀腺激素是如何運作的呢?你可以想像它就像是控制你身體代謝和能量的一個調節器。大腦會發送信號,讓甲狀腺分泌激素,就像你調節房間溫度一樣。
這些激素控制你的新陳代謝和其他生理功能,確保身體運作正常。當需要更多激素時,大腦發出更多信號,就像增加房間溫度一樣。
大腦的信號:首先,你的大腦,特別是下視丘這個部分,就像是控制器上的一個開關,它可以感測房間的溫度是否太高或太低。如果溫度太低,你的大腦會打開這個開關,這個開關就是「甲狀腺促素釋素(TRH)」。這就像你告訴控制器,房間需要變得更溫暖。
腦下垂體的反應:接下來,這個訊號會傳達到另一個地方,叫做腦下垂體,它就像是控制器上的一個調節旋鈕。腦下垂體會接到TRH的信號,並開始調節「促甲狀腺素(TSH)」的分泌,讓房間變得更溫暖或更涼爽。
甲狀腺的反應:最後,這個TSH的信號會傳達到你的甲狀腺,就像是控制器上的暖氣或冷氣系統。甲狀腺會根據TSH的指示,分泌兩種重要的激素,分別是「三碘甲狀腺素(T3)」和「四碘甲狀腺素(T4)」。這些激素就像是控制器上的暖氣或冷氣,可以讓房間的溫度保持在正確的範圍內。
◆ 甲狀腺亢進高危險群
- 女性
- 擁有相關家族病史
- 60歲以上的老人
- 處於長期壓力的人
- 攝取過多含碘的食物或水源
- 服用過多含碘的藥劑
甲狀腺亢進的盛行率約1-2%,好發甲狀腺亢進年齡約為20-40歲,其中女性罹患該疾病的人數是男性的5-7倍。那麼,罹患甲狀腺亢進的人可能會出現哪些症狀呢?
二、甲狀腺亢進症狀有哪些?
甲狀腺機能亢進會致使新陳代謝加快,造成全身性不適,外觀上,除了廣為人知的甲狀腺亢進眼睛凸出,許多患者也會出現甲狀腺亢進脖子變粗的情況。
1. 甲狀腺機能亢進主要常見症狀
甲狀線機能亢進會影響整個身體的反應,以下根據衛福部提供的資訊[1],整理三大常見症狀提供參考:
Symtom 1:食慾增加、體重減輕
甲狀腺亢進會刺激新陳代謝加快,而讓體重急遽減輕。同時為了維持大量的能量消耗,身體會大大提升食慾,想辦法透過進食將流失的能量補回來。
Symtom 2:心跳過快
甲狀腺素會刺激心跳加快,病患可能會出現甲狀腺亢進心悸、心律不整等症狀,時間一拉長還就會使人體難以負荷,全身的血液循環反而變差,出現浮腫或是心臟衰竭的狀況。
Symtom 3:眼球凸出
這是甲狀腺亢進最為人所知的症狀,不過並非每個患者都出現這個症狀,眼球凸出比較常見在葛瑞夫茲氏病的患者身上,此外,許多病患還有伴隨眼睛有異物感、眼睛痠痛、眼皮水腫、視力減弱等症狀。
2. 甲狀腺亢進其他症狀
甲狀腺亢進的症狀變化很多,有些不只影響身體,還會影響精神和情緒,每個病患的情況不同,但通常同一位患者身上不會有全部的症狀,這邊就列出其他幾項可能的症狀。
甲狀腺亢進情緒症狀:
- 易怒
- 緊張焦慮
- 失眠
- 倦怠
甲狀腺亢進身體症狀:
- 手抖
- 出汗頻率增加
- 腹瀉、排便次數增加
- 皮膚變薄、落髮量增加
- 週期性四肢麻痺
- 甲狀腺風暴
特別需要注意甲狀腺風暴,這是一種罕見卻很危險的併發症,發作時,病患的心跳、血壓、體溫都會不斷飆升,甚至引發心臟衰竭威脅患者生命,如果沒有接受及時接手治療,致死率可能高達50%。
3. 破解迷思!吃藥治療=甲狀腺亢進變胖?
如同上述,甲狀腺亢進最常見的症狀包含體重減輕,患者接受治療後,體重就會自然回升至原本的體重,不過這種迅速變胖的「副作用」會讓許多人不願意接受治療,或是中途自行停藥。
然而,這種瘦其實是代謝速度異常導致「病態的瘦」,並不是真正健康的瘦身,無法長久維持,甚至會造成身體的負擔。
如果長期忽視甲狀腺亢進的問題,不願意接受治療,後續可能會引發各種身心的併發症,嚴重一點,甚至會引起致死率高達50%的甲狀腺風暴。
三、甲狀腺亢進原因有哪些?甲狀腺亢進會好嗎?
甲狀腺亢進會好嗎?甲狀腺功能亢進的情況通常可以在找出根本原因、配合醫師的治療計劃,以及維持規律的生活方式的情況下得以控制。大多數患者可以經歷療程後完全康復,並恢復到正常的身心生活狀態。
治療疾病之前要先了解疾病的成因,才能對症下藥,這邊由醫師跟大家說明甲狀腺疾病的成因。
1. 甲狀腺機能亢進原因有哪些?
造成甲狀腺機能亢進原因有很多,包含甲狀腺本身病變、腫大、發炎,這邊就詳列出5種常見的甲狀腺功能異常原因。
◆ 葛瑞夫茲氏病(Graves's disease)
這是自體免疫引起的甲狀腺疾病,也是最常見的原因之一,主要是人體的免疫系統出了問題,身體製造的抗體會刺激甲狀腺分泌過多的甲狀腺素。
葛瑞夫茲氏病經常伴隨症狀包含:甲狀腺機能亢進、葛瑞夫茲氏眼病變和脛前黏液水腫。
◆ 甲狀腺結節(Thyroid Nodules)
甲狀腺結節意思是甲狀腺的組織異常增生,產生腫塊,有些會摸起來像是硬塊,有些摸起來比較像水泡,大部分的甲狀腺結節不會產生症狀,只要結節體積太大,才會從外觀能看出來。
部分甲狀腺結節會形成良性瘤,良性瘤本身也會分泌甲狀腺素,導致甲狀腺分泌過多激素,引起甲狀腺亢進症狀,這種情況常見於年紀較大的病患身上。
◆ 甲狀腺炎(Thyroiditis)
甲狀腺因病毒感染、自體免疫問題等原因出現發炎症狀,這會使甲狀腺釋放儲存的激素,導致血液中甲狀腺素濃度過高,因而引起甲狀腺亢進,部分病患會在4-6週後轉為甲狀腺低下。
常見的甲狀腺炎包含:急性化膿性甲狀腺炎、亞急性甲狀腺炎(與病毒或細菌有關)、慢性甲狀腺炎(橋本氏甲狀腺炎)等。
◆ 碘攝取過多
製造甲狀腺素的重要成分是「碘」,不過人體本身不會製造碘,只能透過食物攝取,像是海帶、藻類等,此外,有些藥物也還有碘。
當人體攝取過多的碘,可能就會誘發甲狀腺腫大。部分的人如果本身有自體免疫問題或嚴重的甲狀腺結節,有機會使得甲狀腺生產過多的激素,導致甲狀腺亢進。
2. 歐瀚文醫師臨床經驗:甲狀腺出問題,不一定是甲狀腺生病
歐瀚文醫師表示,門診中常常會遇到甲狀腺功能異常,或是自體免疫甲狀腺疾病的病人,然而往上述方向診察過後,才發現真正的病因與甲狀腺無關。像是甲狀腺好發於女性,多半是因為荷爾蒙波動過大所引起,像是青春期、懷孕、更年期。
其實,許多甲狀腺疾病並非是甲狀腺本身生病了,而是受到身體其他問題的波及,才引發甲狀腺的功能異常,像是荷爾蒙失調、腸道發炎、食物敏感、重金屬、環境毒素、麩質敏感或藥物使用等。通常這種類型的甲狀腺問題,往上述方向矯正之後,就會恢復正常機能了。
3. 歐瀚文醫師專業解析:腸道不好原來其實會影響甲狀腺
很多人可能猜不到,腸道的健康其實與甲狀腺息息相關,當兩個器官狀況不佳的時,就會開始互相傷害的惡性循環。
這是因為大約20%的甲狀腺素是在腸道製造,所以當腸道菌叢失衡或是腸道發炎,甲狀腺素轉換不佳,導致體內的甲狀腺素不足。
身體缺乏足夠的甲狀腺素,就會使體內的新陳代謝效率下降,促使腸道蠕動變慢,提高腸道發炎機率,導致甲狀腺素的生產量持續不足,產生惡性循環。
此外,近期的研究顯示,大約25%的小腸菌叢過度增生(SIBO)的病患,可能出現甲狀腺功能異常,另一份研究則表示,超過一半的甲狀腺低下的患者也有SIBO的問題,因此,以功能醫學的角度而言,很多甲狀腺的問題不在於甲狀腺本身,而是腸道的不健康。
四、甲狀腺亢進飲食要注意什麼?
罹患甲狀腺亢進要很飲食和生活作息,特別是注意含碘的食物。像是如果攝取過多的碘,就容易使甲狀腺素分泌過多,這邊就為大家整理甲狀腺亢進不能吃什麼、甲狀腺亢進注意事項,以及適合的飲食方式。

1. 甲狀腺亢進的飲食建議
甲狀腺亢進要注意每天的碘攝取量,但並非完全不吃,如果是接受放射性碘治療,就必須更嚴格控制。
- 無碘鹽:治療初期建議以無碘鹽為主,等病情穩定再改為加碘鹽。
- 十字花科蔬菜:碘的含量較低,其中的成分可以降低甲狀腺素的分泌,具體食物像是花椰菜、高麗菜、白花椰菜、羽衣甘藍等。
- 含鈣食物:甲狀腺亢進患者的代謝加快容易使骨質流失,因此要注意鈣的補充,可以多吃深色蔬菜、牛奶、優格等(如果是接受放射性碘治療,就建議避免)。
- 優質蛋白質:由於代謝速度異常快,熱量消耗快,甲狀腺亢進患者要提高蛋白質補充,如淡水魚、肉類、豆製品、蛋、牛奶等。
2. 甲狀腺亢進飲食禁忌
- 避免海帶、海藻類食物:海帶、海藻類中富含碘元素,容易加重或刺激甲狀腺亢進的症狀。
- 避免海鮮食物:海鮮中富含碘元素,同樣容易加重症狀,如海魚、貝、蝦蟹。
- 避免加工食品:加工食品容易添加過多的硝酸鹽,容易讓甲狀腺吸收過多的碘。
- 避免攝取過多咖啡因:避免惡化心悸、顫抖、焦慮、失眠等症狀。
- 禁止抽菸、喝酒:酒精和香菸中的尼古丁容易刺激甲狀腺素分泌,飲酒更是會影響藥物作用,建議一律禁止。
五、甲狀腺亢進看什麼科?甲狀腺亢進治療有哪些方法?
甲狀腺亢進改善方法除了飲食、生活作息的控制外,也要配合積極的治療和定期追蹤。
1. 常見的甲狀腺亢進檢查方式
◆ 血液檢查
做甲狀腺檢查,第一步通常是確定甲狀腺的功能正常與否,也就是抽血檢驗,確認血液中的三碘甲狀腺素(T3)、四碘甲狀腺素(T4)、促甲狀腺素的數值是否正常,透過數值判斷是否罹患甲狀腺亢進或甲狀腺低下。
◆ 甲狀腺超音波
如果觸診發現甲狀腺有腫塊,就會利用超音波進一步檢查甲狀腺是否有結節、囊腫或腫瘤,以及這些腫塊的具體位置、形狀、大小和數量,後續也可能做穿刺檢查,確認腫瘤為良性還是惡性,超音波的檢驗過程很快速又無痛。
2. 傳統vs功能醫學,甲狀腺亢進治療方法哪裡不一樣
傳統的甲狀腺亢進的治療方法主要為3種:藥物、開刀、放射碘療,此外,功能醫學也以「營養、無藥治療」為出發點,發展出新興的治療趨勢,以下就為大家介紹每一種治療方法。
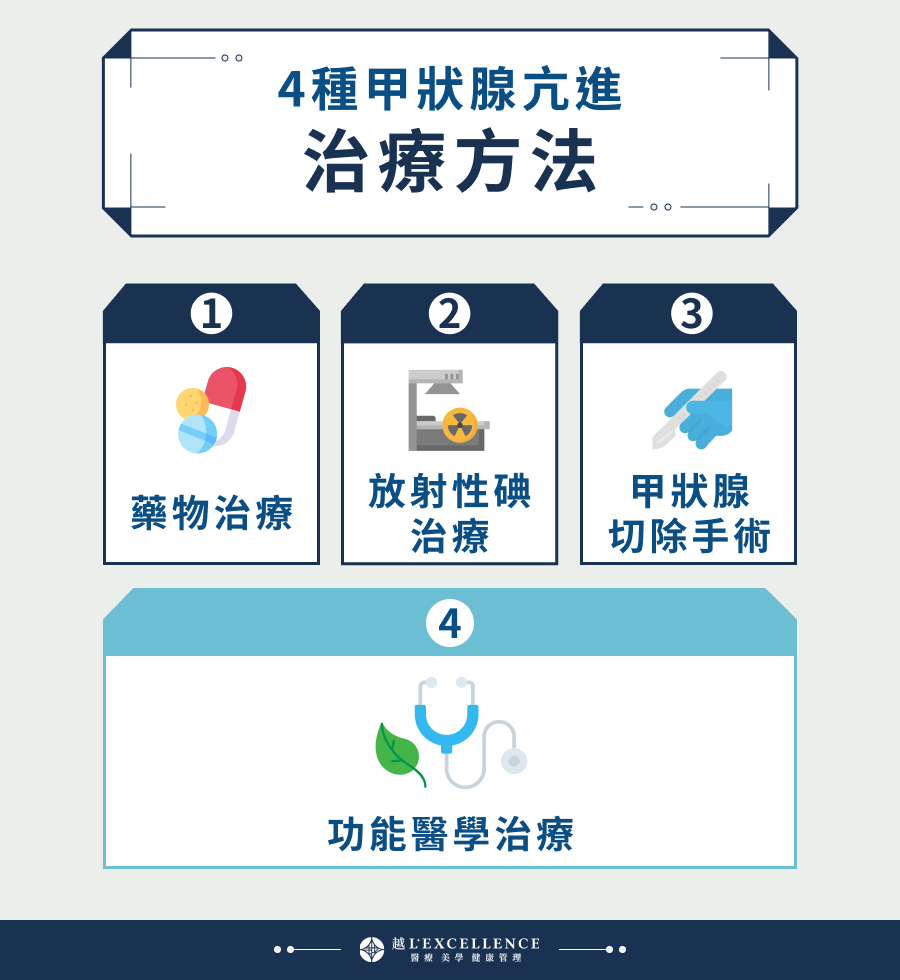
◆ 甲狀腺亢進藥物
服用抑制甲狀腺素分泌的藥物,但只能控制病情,無法從病因根治甲狀腺的問題,如果病情穩定,就可以考慮停止服藥,不過復發機率仍然很高,部分的病患可能終身都必須吃藥控制。
藥物治療需要耐心,甲狀腺亢進痊癒是一場長期抗戰,治療期間也絕對不要任意停藥,以免病情惡化,甚至引起甲狀腺風暴,建議要按時服藥,並且定期追蹤病況,才能與甲狀腺和平共處。
◆ 甲狀腺亢進開刀
利用開刀的方式,將部分甲狀腺摘除,僅留下可順利分泌激素的甲狀腺,開刀很考驗醫師的經驗和專業,如果切除範圍過大,剩餘的部位可能無法順利運作,但切除範圍太小,改善效果有限。
一般來說,如果藥物可以穩定病情,都不會考慮開刀,通常是在藥物無法控制病情,或病患對藥物產生嚴重副作用,才會選擇開刀。
◆ 甲狀腺亢進放射碘治療
放射碘治療是利用含有放射性碘成分的藥水,病患服用後,藥水中的輻射線會破壞甲狀腺細胞,使得甲狀腺素減少,不過部分病患可能會需要甲狀腺低下的症狀,一旦出現相關症狀,就必須終身服用荷爾蒙藥物,才能維持正常的代謝能力。
◆ 不開刀、不吃藥的功能醫學治療
如同上述歐瀚文醫師的臨床解析,甲狀腺相關的疾病,不一定是甲狀腺出問題,也可能是荷爾蒙、腸道菌叢失衡等因素所致,每個人會發病的原因也不一定相同。
因此,相比上述的傳統治療方式,功能醫學更強調客製化診斷及治療。
醫師會仔細詢問病患的病史、作息、飲食,並且評估心理狀態,再依據個人狀況,提供適合的科學檢驗,像是越功能醫學診所就提供甲狀腺荷爾蒙分析、腸道功能評估等,確認甲狀腺功能是否正常,亦或是否存在其他引起疾病的原因。
依照每個人不同的評估結果,提供一對一的環境、睡眠、營養飲食等方面的建議,療程不僅僅是外科開刀、內科吃藥,而是融入預防醫學、營養醫學、生活型態醫學、睡眠醫學等多重面向,從「恢復健康」的角度幫助病患,而非「沒有疾病」,減少吃藥、開刀的頻率,以自然恢復方式找回生活的品質。
3. 甲狀腺亢進可以看哪一科?推薦越L'EXCELLENCE功能醫學診所
由於甲狀腺亢進的症狀遍布全身,許多患者時常會心悸看心臟科,排便異常、體重變化就去腸胃科報到,其實傳統醫學上,甲狀腺相關疾病要掛的科是「 新陳代謝科」或「內分泌科」,以藥物治療為主,如果後續需要開刀治療,醫生也會協助轉診至外科。
如果不確定自己是否得了甲狀腺疾病,還是由於其他因素,使甲狀腺受到波及,也不喜歡到處轉診吃藥,然後不停碰壁,推薦至越L’EXCELLENCE功能醫學門診。
越功能醫學門診具備專業且全方位的醫療團隊,包含整合醫學醫師、營養師、壓力管理心理醫師、健康管理秘書等,透過不同面向,了解病患的詳細情況,同時也具備完整的科學檢驗:
- 完整腸道功能評估
- 過敏原檢測
- 荷爾蒙檢測
- 環境毒素檢測
越的醫療團隊除了針對病灶本身的檢查,也會透過檢驗,去分析個人的生活習慣、病史、基因與環境等,不會凡是都吃藥開刀,而是生活與治療相互配合,找出恢復身體機能的方式。


